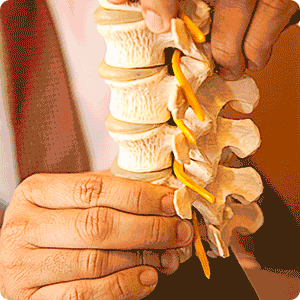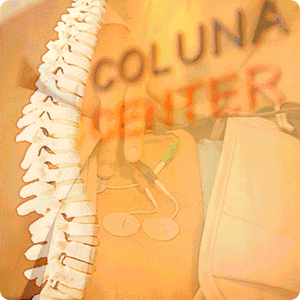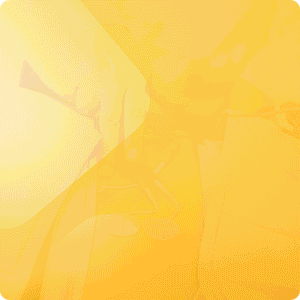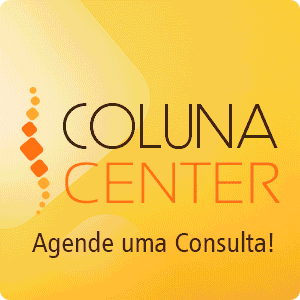
É a projeção da parte central do disco intervertebral (o núcleo pulposo) para além de seus limites normais (a parte externa do disco) devido a ruptura da parede do anel fibroso. Possui como causas os fatores genéticos, cargas compressivas repetitivas e fatores ocupacionais.
É uma lesão discal na qual o disco não rompe completamente o anel fibroso como ocorre na hérnia discal, mas provoca a projeção do disco comprimindo os tecidos moles adjacentes (periarticulares).

Evitar os excessos que dificultam a cicatrização discal é o mais importante. Em uma fase aguda todas as atividades físicas estão suspensas, mas à medida que o paciente melhore ele pode voltar às suas atividades com os cuidados necessários.
Em uma condição dolorosa da coluna provocada por uma lesão discal a musculatura fica inibida pela dor e assim não a protege adequadamente, aumentando a sobrecarga no disco e agravando mais ainda o quadro de dor. Entretanto, a atividade física é importante após o tratamento para melhora da funcionalidade e estabilização da coluna.
O termo cura é muito discutido. Não é necessário preocupar-se apenas com a imagem da hérnia e sim com os sintomas, pois sabemos que muitos pacientes podem retornar à funcionalidade completa anterior a patologia. Estudos revelam que existem indivíduos que possuem hérnia de disco e não possuem sintomas.
É inespecífico estabelecer o tempo para melhora. Necessita de uma avaliação biomecânica criteriosa para escolha das técnicas a serem utilizadas de acordo com o quadro clínico. Cada indivíduo responde de uma maneira e é necessário retirar os fatores mecânicos que desencadeiam a dor. Entre 4 e 6 semanas é o tempo em que deve ser observado alguma evolução.

Grande parte das dores são provocadas por uma posição ou um movimento lesivo aplicado nos músculos e articulações. O desconforto tecidual pode ser de origem química ou mecânica.
O repouso e os medicamentos servem para controle da dor de origem química a curto e médio prazo. As recidivas constantes são esperadas pois os medicamentos atuam apenas na dor e na inflamação. Sabe-se que aproximadamente 85% de todas as dores musculoesqueléticas crônicas são dores de origem mecânica, ou seja, não existe um processo inflamatório na região. Logo, os remédios não causam o efeito esperado e o tratamento para dor mecânica deve ser voltado para resolução do desequilíbrio biomecânico. O componente mecânico é provocado pelos movimentos e pela postura incorreta. O componente inflamatório e o mecânico podem estar associados. Exemplo 1: quando fico muito tempo sentado no computador sinto dor que passa quando me levanto (dor mecânica). Exemplo 2: Após praticar futebol no final de semana senti dor nas costas de forma contínua que só diminuiu após três dias (dor por processo inflamatório).
É o estreitamento do canal vertebral mais comum na região lombar e cervical. O canal vertebral contém a medula espinhal que quando comprimida pode apresentar: dor irradiada para membros, alteração de sensibilidade, perda de força e dificuldade progressiva ao caminhar.
A desidratação discal é um achado frequente em laudos de ressonância magnética. Indivíduos com mais de 50 anos de idade apresentam sinais radiológicos de degeneração com diminuição da altura do disco. Neste tipo de discopatia não há necessariamente a ruptura dos anéis fibrosos como na hérnia de disco e sim perda da capacidade do disco de resistir a compressão.